1.生活習慣病
生活習慣―10年検査値に異常出現、そのまま10年―病気が完成
- 遺伝は3割
- 7割 生活習慣
肥満
生活習慣病のもと、若年者の心筋梗塞発生原因
高血圧症
介護の費用に関係する脳血管障害の原因、内服療法優先
糖尿病
遺伝の要素、治療中は主治医と連携
高脂血症
脂肪を減し食物繊維の摂取を同時に実行
高尿酸血症(痛風)
アルコールと上手に付き合う、腎機能障害予防が大事
肝機能障害
肝臓が弱い、東南アジア人の特徴
骨粗鬆症
女性ホルモンの減少が原因、カルシウムと運動
癌
遺伝、食事、喫煙が各々約3割関与
2.日本の疾病構造
- 癌が多く予防食に関心が高い
- 脳血管障害の発症者が多い
- 生活習慣の変化で心筋梗塞が増加
- 肝臓を強くする
3.小児肥満
欧米で心筋梗塞が死亡の第1位になっている原因
- 10年間の生活習慣の結果肥満出現:10歳前後
- 更に10年後心筋梗塞が高率に発症:20歳前後
- 都市経済生活環境の変化が原因
- 社会環境で母親の責任ではない
- 食環境の変化、運動場の減少、テレビ・ゲームの出現
- 大人の協力が必要:一緒においしく食事し運動する
- 親以外に社会的支援、環境整備が必要
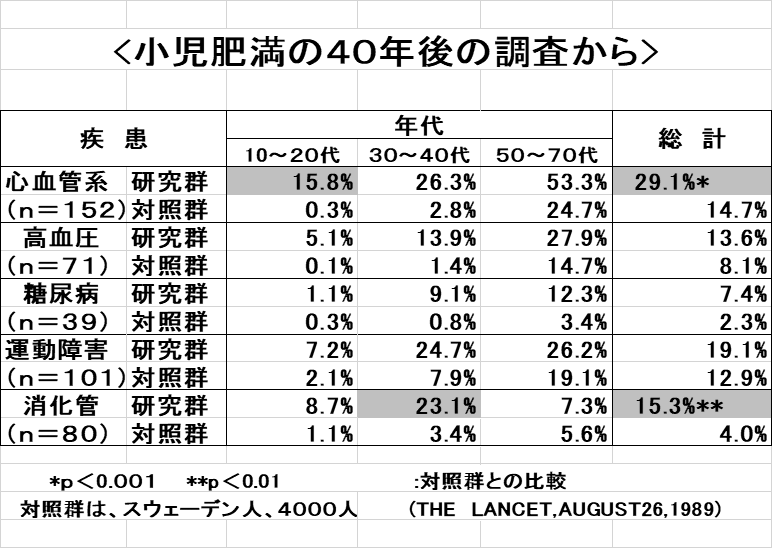
- 肥満小児の平均寿命41.3歳!!
- 20歳代の心筋梗塞と30歳代の大腸癌の死亡率が有意に高い
- 大人になるまでに健康になる生活の情報が必要教育の効果が高い

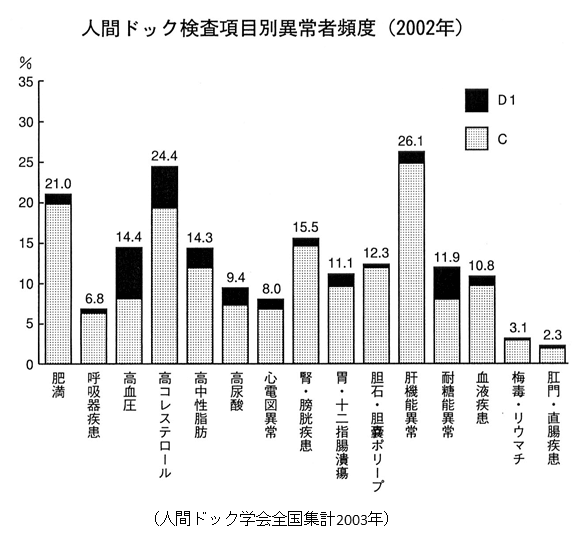
4.検診受診者の検査結果と食事
最近日本で多い異常
- 肥満
若年男性に目立つ - 高脂血症
中年女性に多い - 高血圧
脳血管障害血管の原因 - 糖尿病(境界型含む)
医療費、介護費用増 - 肝機能障害
肝臓の強化食の検討
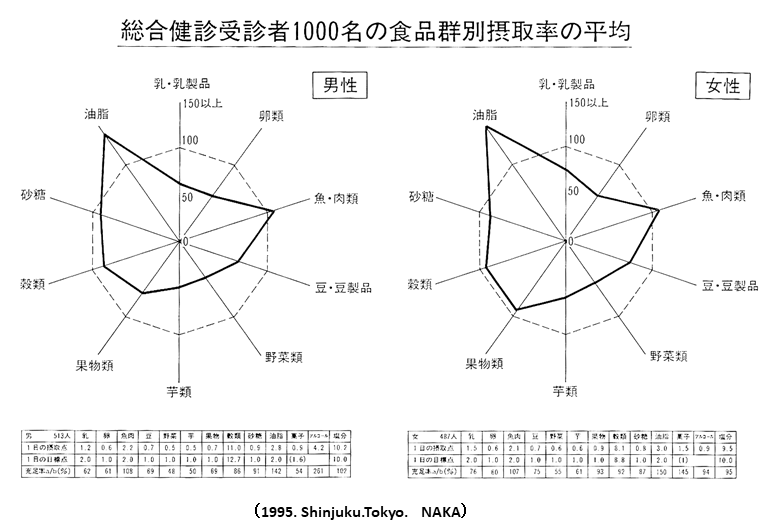
検診受診者の食事状況
日本人の栄養所要量に基づく取るべき量に対して
多い食品
- 油脂
- 魚肉
少ない食品
- 野菜
- 豆・豆製品
- 芋類
- 果物
- 穀類
- 卵類
- 乳・乳製品
摂取率に男女差を認める食品
- 乳・乳製品
- 果物
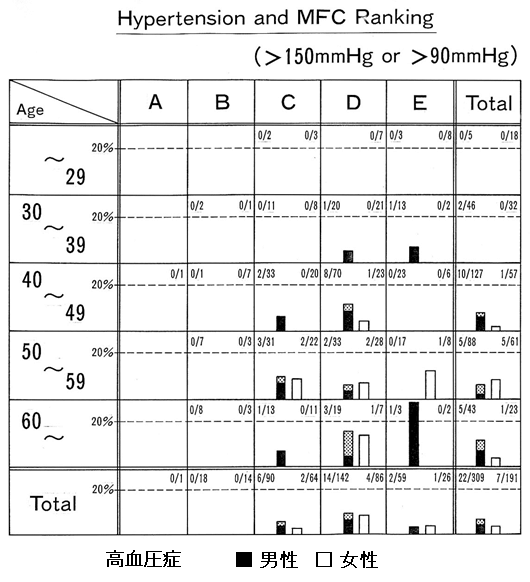
5.検診受診者の食事状況と異常値出現率
- メディカル・フードチェッカー(MFC)の結果
- (検査値と病態に基づく問診回答型食事指導支援システム)
A~E(5段階評価)
食のバランス(A~E)=20%熱量+80%(食品群平均摂取率)
| A | > | 95% | ||
| 85 | < | B | ≦ | 95 |
| 75 | < | C | ≦ | 85 |
| 65 | < | D | ≦ | 75 |
| E | ≦ | 65 | ||
| (武藤による) |
5段階評価の1ランク改善
異常値出現 10年遅
平均摂取率が10%上昇すれば、高コレステロール血症、糖尿病、高血圧については、異常値の出現が10年遅れ、疾病の発症も10年遅れる事になる
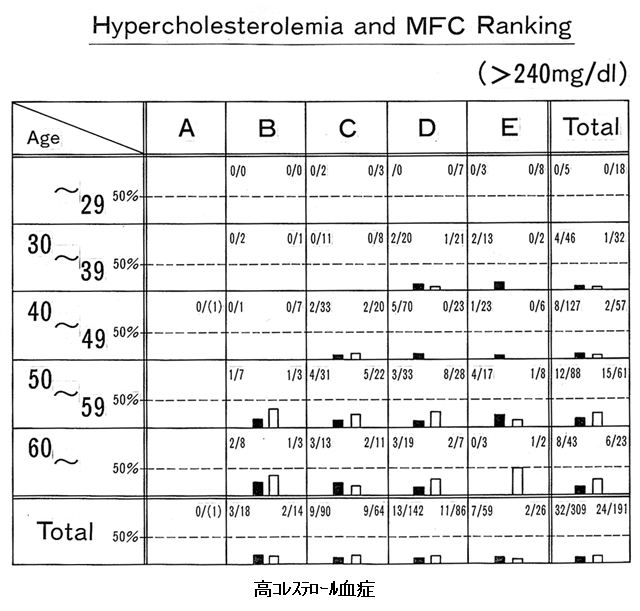
男性ではこの傾向が明確:男性食事に介入効果が出現し易い 職域の昼食、夕食
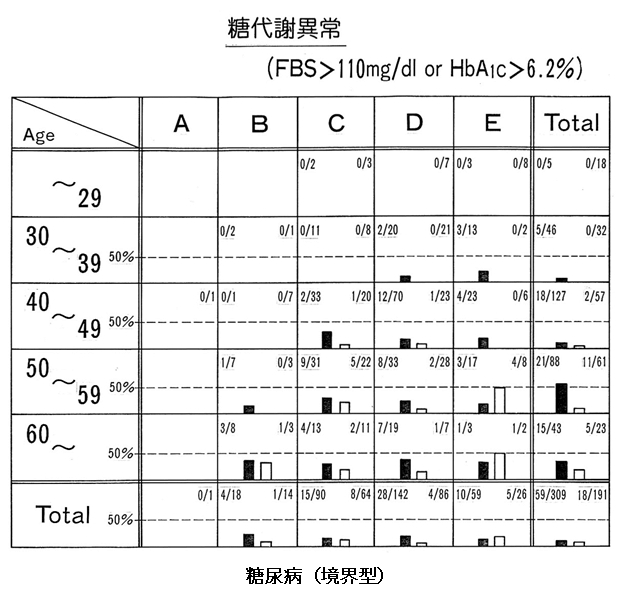
女性では50歳代になると異常者が各ランクで出現し、食のバランスよりホルモンの変化の影響がおおきい:女性には、体験型教室で実感が必要
高血圧ではB群から異常値がどの年代からも出現せず、バランスの良い食に即効あり?高齢者の施設に重要
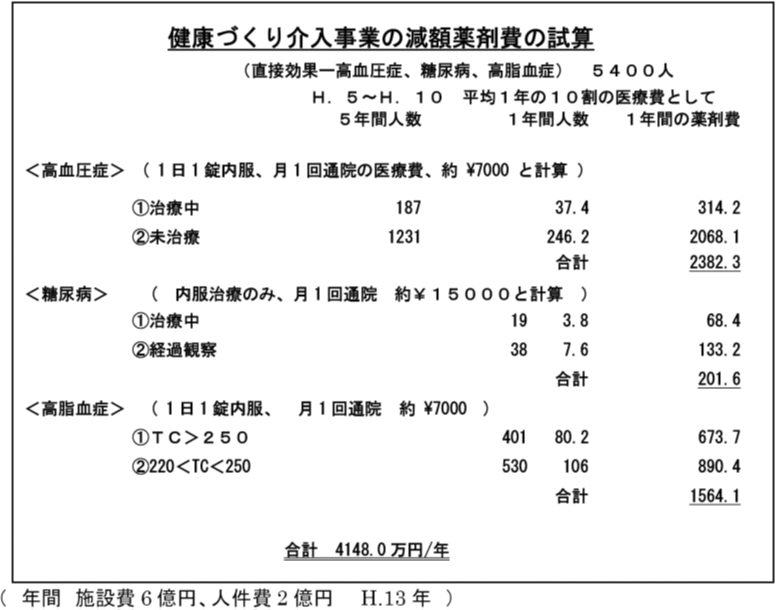
6.T市の健康づくり事業(高脂血症予防教室の成功)
薬剤費に換算する契機
- 個人の効果の評価
- 前後の検査値
- 集団の事業評価
- 死亡率
- 発病率
- 5-10年必要
- 毎年の事業
- 評価し次年度計画
- 医療経済効果の検討
- 治療に必要な医療費
- 治療に個人の負担した費用
検討に移動の少ない環境が必要:島、山村等

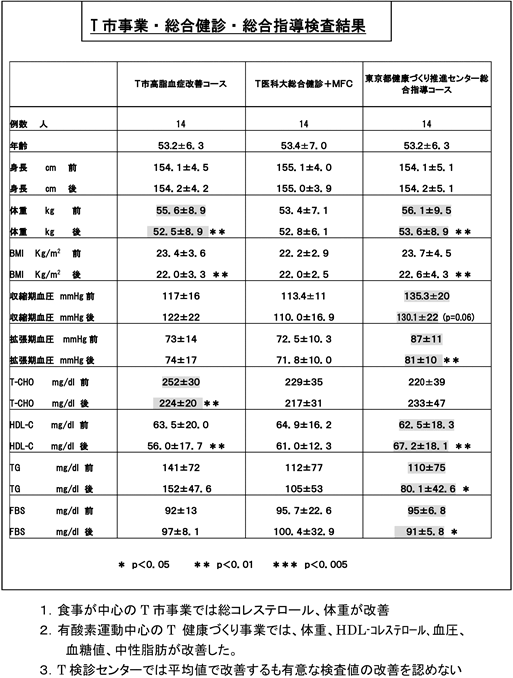
7.T市事業・総合健診・総合指導検査結果
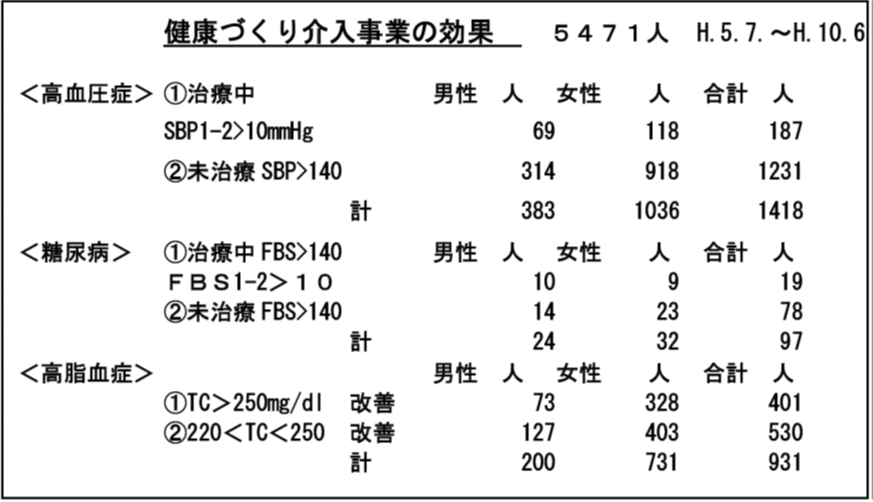
8.健康づくり介入事業の効果の評価
- 糖尿病、高血圧、高コレステロール血症では、最初に内服療法がある
- 日本では、現在国民皆保険であり、内服療法をしたらと仮定できる
- 疾病ごとに診断基準と治療指針があり一般的療法を参考にできる
- 日本では、検診を受ける人が多く検査値を活用できる

T市高脂血症予防教室
高コレステロール血症6名改善:1年分薬剤費が教室開催費を上回る
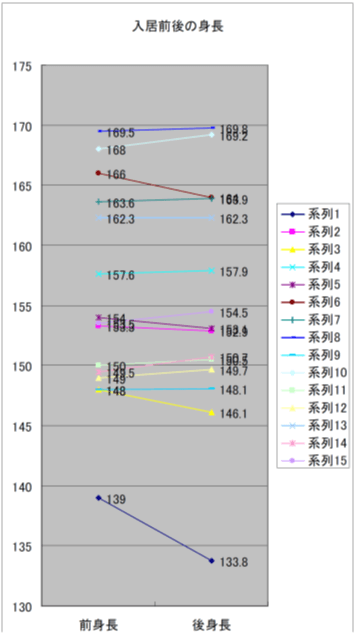
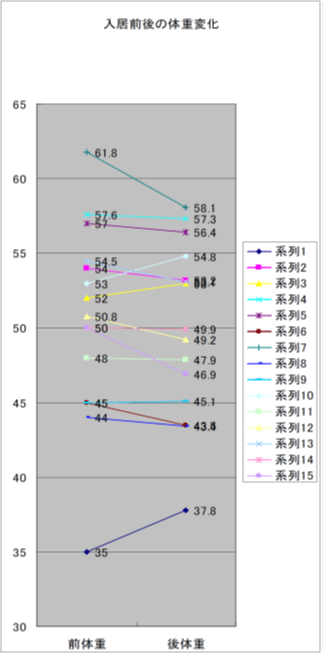
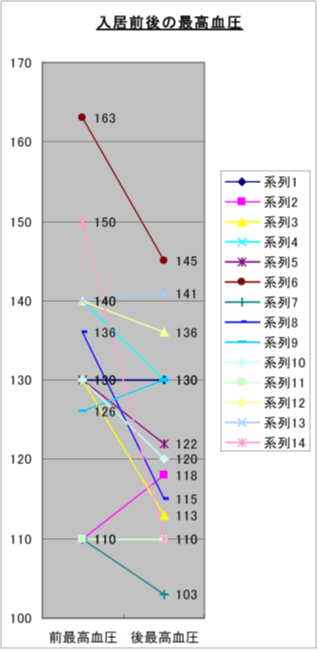
K市高齢者自立支援型集合住宅
入居時(前)と入居後1~3ヶ月:検査値、検診結果を比較
- 高血圧の改善
- 高コレステロール血症改善
- 糖尿病改善
- 尿酸値低下
- 腎機能改善
食材費約5万円/月

9.東京都健康づくり推進センターの有酸素運動主体の事業
10.自立支援高齢者マンション入居者1ヶ月の検査値変化

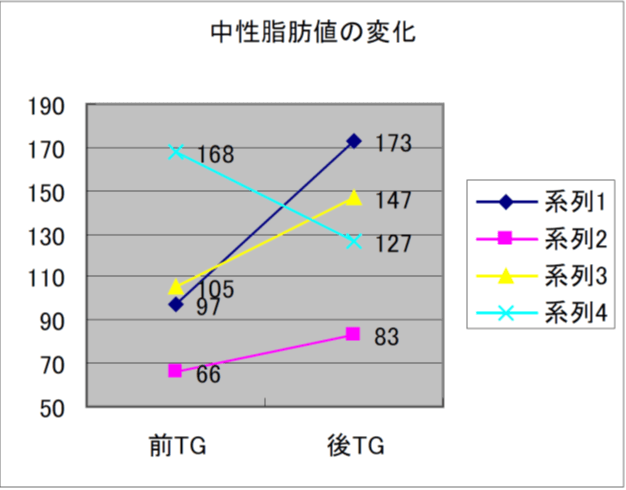
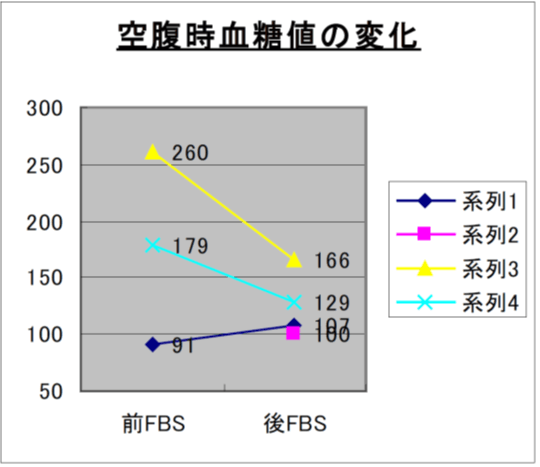
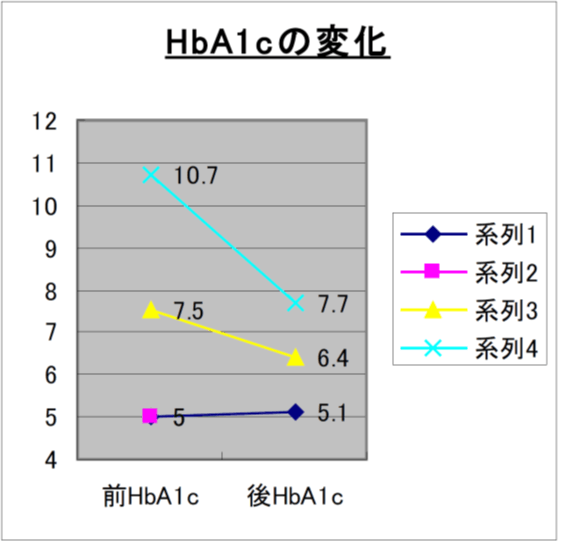
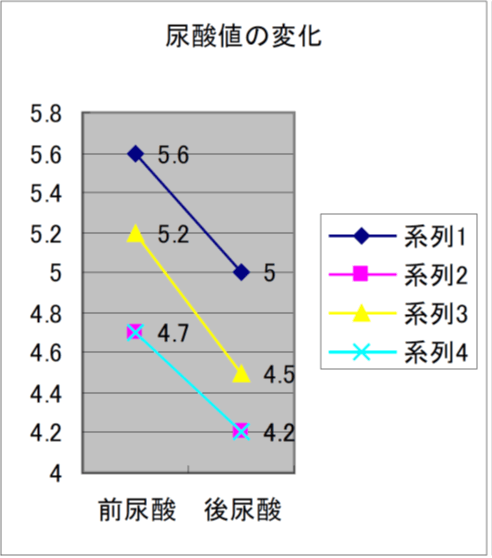
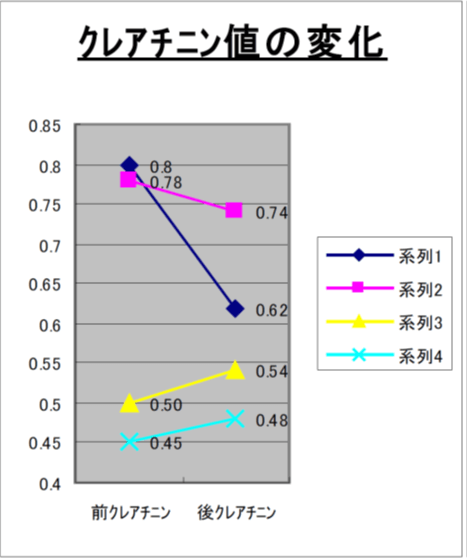
11.運動指導を主体としたH市の事業
検診の結果より生活指導の必要のある人から募集した
<選抜条件>
- 募集定員30名(年齢65歳未満)
- 基本検診時要指導項目を有する58名応募
- 運動中心の教室(プール有り)
- 運動は集団指導で実施
- 運動負荷試験は実施されないので、疾患のリスク管理が必要
- 治療中ー整形外科的疾患、内科的疾患(循環器、糖尿病、etc)
- 既往歴ー脳血管障害、心疾患、整形外科的手術、眼科、耳鼻科、皮膚科等
12.集団運動指導に参加する条件
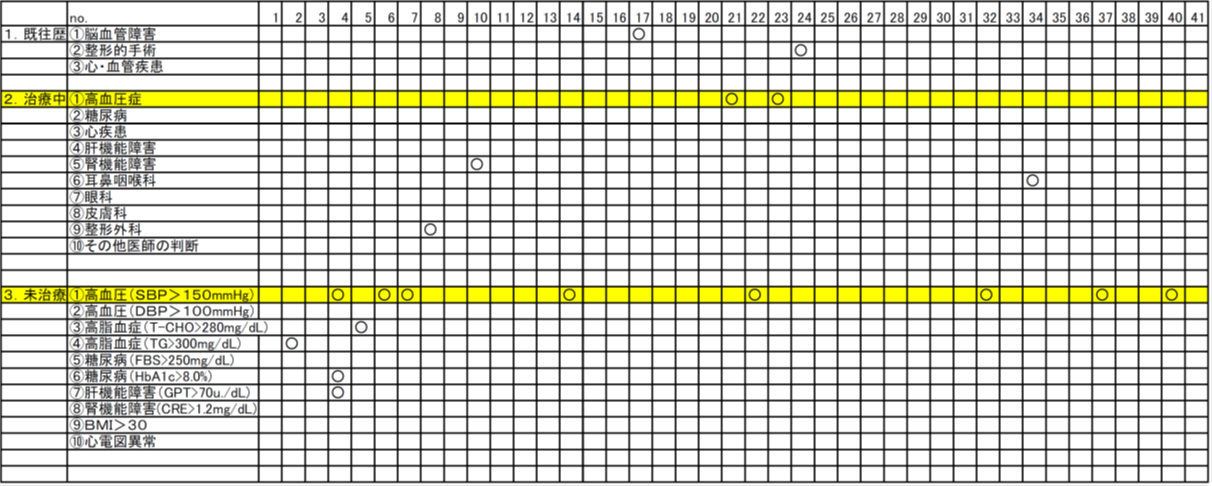
- 高血圧の対象者が多くいたが運動負荷試験を実施できない為参加できず
- 高コレステロール血症の参加者が主で栄養指導がなく検査値は有意に改善せず
- 運動指導で腰痛、首肩腕の症状が改善し参加者には好評で、自主サークルが誕生
13.G県A町の高齢者健康づくり事業
- 毎月1回:運動と生活指導の3時間の教室
- 痛みのスケールを使用して1年間の各部位の疼痛の変化をみた。
- 体力測定、血液検査、食事調査を併用して行動変容と測定値の改善を検討
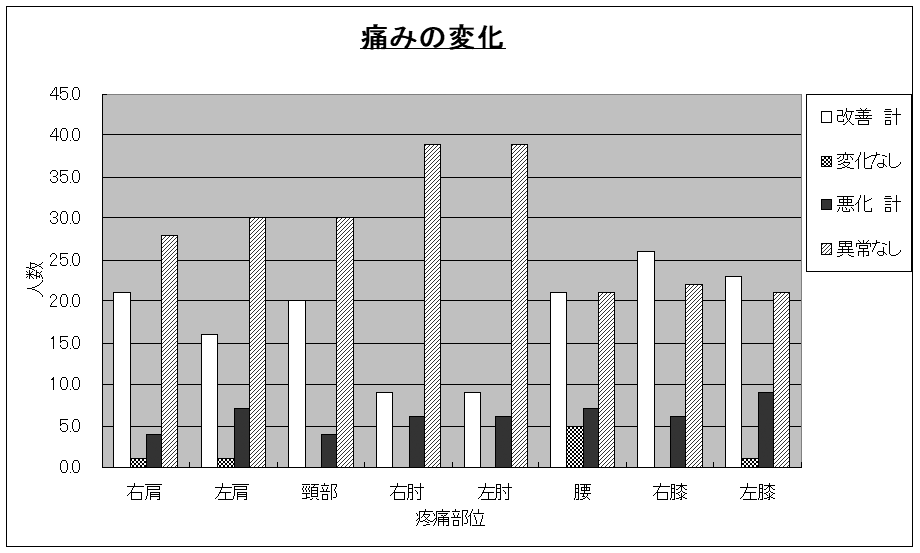
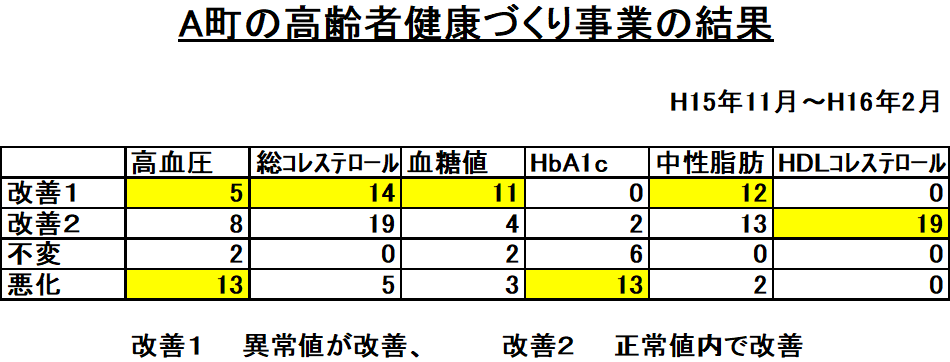

- 高齢者では1年間に膝関節の障害が出現し易く改善も認められる
- 高血圧症、糖尿病では、地域の事業では悪化例も多い
- 総コレステロール、中性脂肪、血糖値は食事指導で改善しやすい
14.T市運動施設活用型肥満予防教室
<方法>
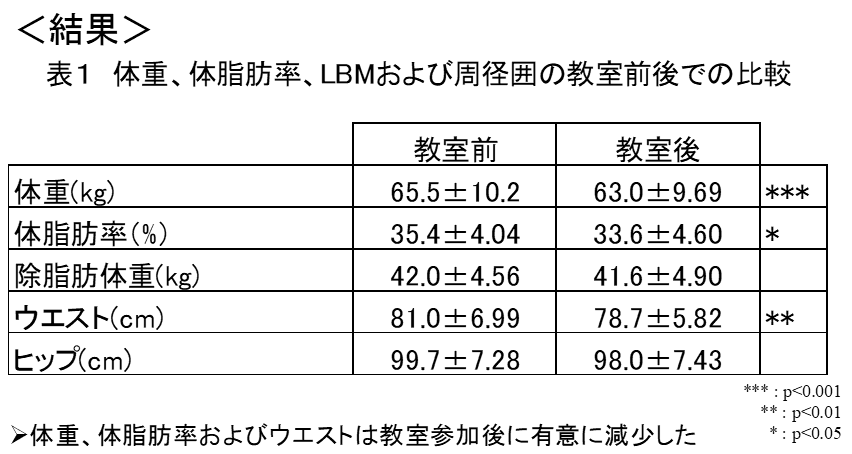
被検者:普段特別な運動を行っていない女性23名(教室参加者のうち、体脂肪率30%以上、歩数平均が1日2000歩のものを解析の対象とした)
- 年齢:55.0 – 6.95(平均 – SD 41 – 65)歳
- 身長:154 – 5.4 cm
- 体重:65.5 – 10.2 kg
- 教室参加回数:10.3回(全11回)
測定項目:身長、体重、体脂肪率、ウエスト、ヒップ、血圧、安静代謝、骨強度、血液検査

15.食事と運動による生活習慣病予防・改善
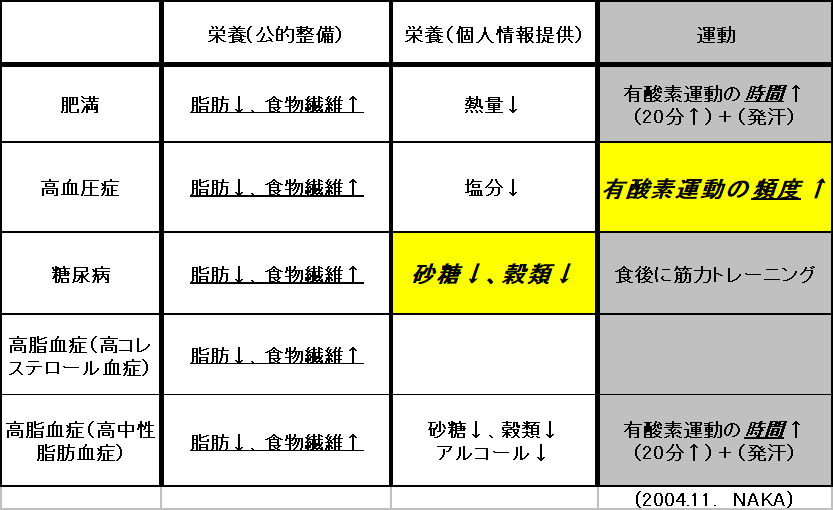
- 低脂肪、高繊維食が生活習慣病とがんの共通する予防・改善の基礎
- 高コレステロール血症の改善が低脂肪、高繊維食が両方同時に実行された指標
- 糖尿病、高中性脂肪血症、肥満改善では、夜の砂糖、穀類、果物量に注意
- 運動により消費できる砂糖、穀類、果物は、朝昼に多くする
16.医療との連携が必要
特に短時間に事故の発生、病態急変し危険なものを中心に
- 糖尿病治療中(内服、インスリン注)では、主治医に相談して砂糖、穀類を減らす
- 砂糖、穀類を急に取らないと血糖値が下がり、薬の効きすぎとなる。
- 長期の制限食では、穀類から摂取している他の栄養素不足が問題
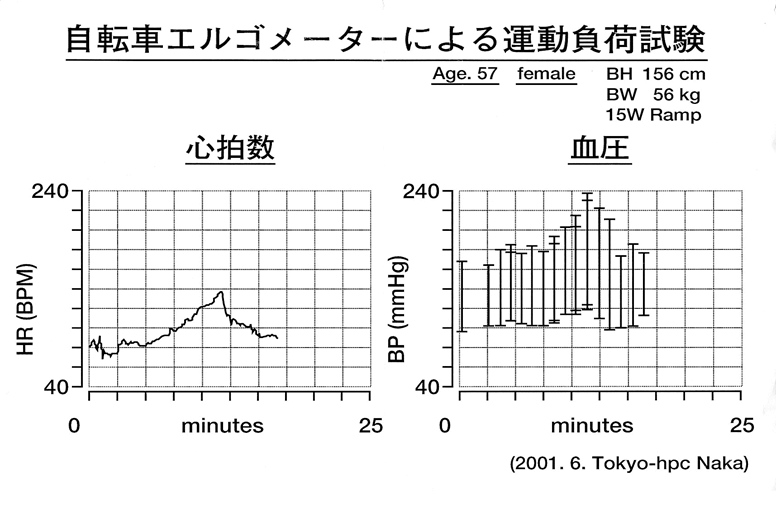
- 高血圧症では、運動中に血圧が上昇するのででは内服治療が優先
- 最高血圧200mmHg以上では、脳卒中発作、心筋梗塞の発生確率急上昇
- 降圧剤は内服後確実に降圧効果出現し経済的
- 1年間ぐらいでは食事、運動の効果も出現
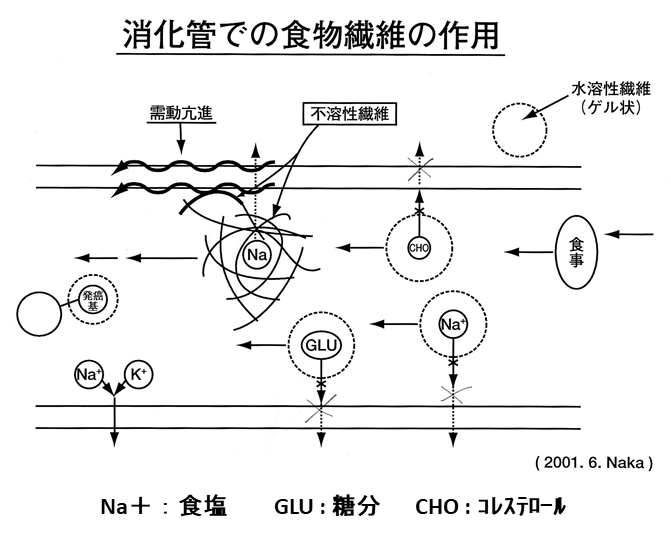
17.食物繊維の働き
消化管内での物理化学反応に注目
- 水溶性繊維
- 水に溶けゲル状(ドロドロ)になる
- 巻き取り効果
- NaCl、ミネラル、糖分、 脂肪、コレステロールビタミン、有害物質、発癌基の作用阻害
- 不溶性繊維
- 水に溶けない:セルロース等
- 巻き取り効果:同様 水溶性繊維
- 消化管の蠕動を刺激
- 腸内細菌を育てる
- 乳酸菌が重要
- 善玉菌を育て、ビタミンK2を産生
- 肺癌、肝癌、白血病の予防
18.食物繊維摂取の注意点
長期間の安全性
- 100年近くある地域で食用の実績がある
- ビタミン・ミネラル等含む(人間に有用な栄養素)
- 安全な量、調理法確立している
<1999年米国での実験>
医師会会員がβーカロチン製剤の内服実験:1年で有意に癌が多く発生し中止となる事件。以降米国の大手製薬会社では、サプリメント健康食品の開発を止め、薬剤開発に方向変換
19.高血圧
食事・運動量法の前に
最高血圧(上の)が160mmHg前後では内服療法が優先
1.食事療法
減塩
- 過去に食生活改善:脳卒中の減少
- 減塩食 5~10mmHg 降圧効果
- 50%に降圧降下認めず
食物繊維の増加
- 直接の消化管内物理化学効果
- 食事により副交感神経優位に
- 降圧効果 10~20mmHg
体重減少
- なかなか実行困難

2.運動量法
- 運動中血圧上昇に注意
- 長期的効果降圧 10~20mmHg
- 強度の強くない運動
- 軽い息切れ、動悸が限界
- 有酸素運動、回数多く
- 心拍数の増減変化
- 自律神経の調整作用
- 毎日、できれば朝夕
WHO勧告案
如何なる状況でも最高血圧200mmHg以下が望ましい
200mmHg以上
- 脳卒中発作↑
- 心筋梗塞↑
20.高脂血症
1.高コレステロール血症
欧米で心筋梗塞の危険因子
日本中年女性に多い:痩せ型、善玉(HDL-C)
- 脂肪を少なく
- 食物繊維多く
両方を実行してコレステロール値が低下、食物繊維は毎食べる事が大事
介入事業の経験(T市)
- 調理実習を主体の体験型教室で効果有り
- 減らす事は適切な教育、情報提供でかなりの人が実行できる
- 食については、増やす事が困難:実行できる人とできない人あり
2.高中性脂肪血症
糖代謝と関係深い糖尿病の食事運動療法参考に
- 余分な糖が原因:血糖値が上昇すると中性脂肪が合成される、中性脂肪は皮下脂肪となり、肥満になる
- お菓子、穀類、果物の食べ過ぎ:特に夕食後カロリーを消費できる人が少ない
- アルコール:肝臓で脂肪合成を促進
運動療法
- 脂肪を燃焼する(20分以上の有酸素運動)
- +発汗によるカロリー消費
21.糖尿病
1.食事療法
インスリン、内服療法中は主治医と相談が必要
血糖値が上がりにくい食事を考えて
- 上手に減らす食品
- 砂糖+水 20%砂糖水 200ml → 40g砂糖 血液4Lに溶けると1000mg/dl !!!
- お菓子(砂糖+脂肪)
- 炭水化物 穀物 主食(ご飯、めん、パン、パスタ等)
- 自分の食べる量を確認:GI値を参考に 単品 尿糖(+)になる量を確認
食べる順番を考える
- 血糖値の上がりにくい食品を先に:野菜、海藻、きのこ、大豆製品
- カロリーを考えて:豆類、芋類、かぼちゃ
- 蛋白質(腎機能低下時には制限あり):脂肪の少ない、良質の蛋白(必須アミノ酸のバランスの良い)
- 最後に:穀類、果物、お菓子
2.運動
筋肉は血中の糖をインスリンを介さず利用し、熱にできる
- 血糖が上昇時に(食後1~3時間)筋肉トレーニング
- 最近使用していない筋肉のトレーニング
- 週2~3回以上運動